La Procreazione Medicalmente Assistita (PMA)
Alla fine degli anni '70 del secolo scorso si sono sviluppate diverse tecniche per realizzare in laboratorio quel che avviene da sempre in modo naturale all'interno del corpo della donna: il concepimento di un nuovo essere umano. L'insieme di queste tecniche prende il nome di Procreazione Medicalmente Assistita o PMA. In questa pagina forniamo alcuni elementi di partenza per una valutazione personale di questa scelta e sui rilevanti risvolti morali in cui ci si trova coinvolti. Tutti i numeri e i riferimenti sono ricavati - tranne dove espressamente indicato - dalla relazione al Parlamento del 10.11.2023 che riporta i dati relativi all'anno 2021 riguardo l'applicazione della legge 40/2004 che, in Italia, regola gli interventi di PMA. Qui l'indirizzo originale e qui la nostra copia privata del documento.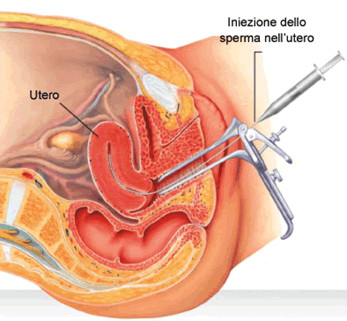 Inseminazione intra-uterina (IUI)
Inseminazione intra-uterina (IUI)Dopo la prima bambina, Louise Brown, nata il 25 luglio 1978 con la fecondazione in vitro, la tecnica si è diffusa fino alla situazione attuale in cui, solo in Italia, nascono ogni anno con questi metodi oltre 15.000 bambini (pagina 11).
Cercando in internet "PMA", "Fecondazione in Vitro", "FIVET" o espressioni simili si accede a una moltitudine di siti di istituzioni sanitarie, pubbliche e private, che descrivono e promuovono i loro servizi.
Un tempo le coppie che non riuscivano ad avere figli prendevano in considerazione l'adozione. Da vari anni, via via sempre in numero maggiore, decidono di rivolgersi a un centro che svolge cure e interventi per la fertilità.
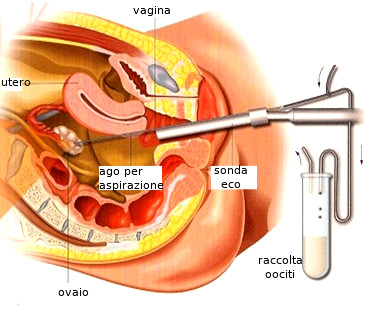 Prelievo degli ovociti
Prelievo degli ovocitiDopo gli accertamenti iniziali, se la situazione lo consente, viene di solito proposto un primo tentativo (detto di I livello) che consiste nell'inseminazione della donna con gli spermatozoi del compagno (inseminazione omologa) oppure ottenuti, scongelandoli, da banche del seme (inseminazione eterologa). Prima dell'inseminazione si attende o, sempre più spesso, si provoca l'ovulazione nella donna con appositi farmaci. Questa prima metodologia non comporta alcuna soppressione di embrioni e la fecondazione avviene all'interno dell'utero della donna. Questo metodo, applicato a 10.234 donne, ha portato alla nascita di 1.295 bambini (pag 11).
Se questo primo tentativo non va a buon fine, alla coppia (e soprattutto alla donna) viene suggerito di prendere in considerazione i metodi di II e III livello che consistono in più passaggi e richiedono un impegno continuativo per varie settimane. La distinzione tra metodi di livello II e III dipende sostanzialmente dal grado di invasività delle procedure effettuate sulla donna (tipo di intervento, sedazione ecc.).
Si inizia con la stimolazione ovarica: vengono somministrati alla donna farmaci a base di ormoni per ottenere una produzione maggiore di ovuli invece che uno solo come avviene tipicamente in natura ogni mese.
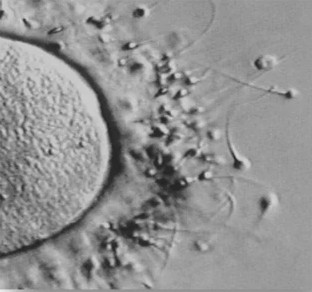 Fecondazione in vitro (FIVET)
Fecondazione in vitro (FIVET)Gli ovociti ottenuti in parte vengono congelati per tentativi futuri (tecniche FO - Frozen Oocyte) e in parte vengono posti in una coltura in vitro assieme agli spermatozoi per ottenere vari embrioni. In alcuni casi si lascia agli spermatozoi la facoltà di fecondare - diciamo così - "da soli" gli ovociti (tecniche FIVET) mentre in altri casi il singolo spermatozoo viene espressamente iniettato nel singolo ovocita (tecniche ICSI).
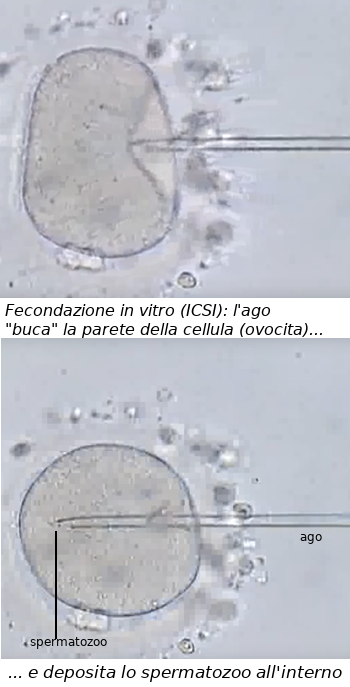
A questo punto uno o più embrioni vengono impiantati nell'utero della donna che è stata preventivamente preparata con ulteriori cure ormonali che favoriscano l'impianto. Gli embrioni non immediatamente utilizzati vengono congelati per eventuali tentativi futuri (tecniche FER - Frozen Embryo Replacement).
Dal 2014 è possibile la fecondazione eterologa ossia utilizzando gameti (ovuli e/o spermatozoi) estranei alla coppia e conservati congelati fino al momento della fecondazione.
L'effetto dell'impianto in utero può risultare in: nessuna gravidanza, gravidanza singola oppure gravidanza plurima. In quest'ultimo caso (che può accadere anche impiantando un singolo embrione, all'incirca nel 4% dei casi) viene proposta la riduzione fetale, termine elegante per indicare l'aborto procurato di uno o più feti con l'obiettivo di favorire lo sviluppo di quello (o quelli) rimasti e di limitare i rischi connessi alla gravidanza. Per limitare le gravidanze plurime è ormai prassi prevalente impiantare un solo embrione per ogni tentativo.
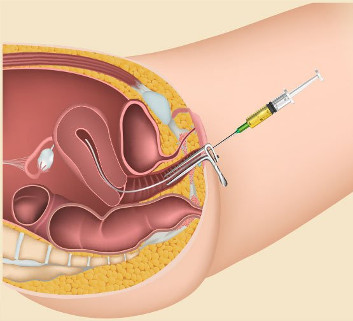 Impianto (transfer) degli embrioni
Impianto (transfer) degli embrioniAlcuni osservano che anche un certo numero di gravidanze fisiologiche (cioè concepimenti senza fecondazione in vitro) terminano con aborto spontaneo e dunque che andrebbero considerati aborti spontanei anche i fallimenti della fecondazione assistita assolvendo così da ogni responsabilità morale chi la pratica. I numeri però rendono molto debole questa obiezione. Anche se il conteggio del numero di aborti spontanei è abbastanza difficile la letteratura scientifica lo colloca tra il 26% e il 35% dei concepimenti fisiologici. In altre parole tra il 65% e il 74% dei concepimenti fisiologici arriva al parto (ovviamente escludendo le IVG). Questo significa che gli 85.500 embrioni impiantati, fisiologicamente, avrebbero dovuto portare a un numero di nati compreso tra 55.575 e 63.270 mentre invece, con la fecondazione in vitro, si sono avuti solo 15.330 nati. E abbiamo trascurato in questo calcolo gli altri 15.535 embrioni rimasti congelati o distrutti (101.035−85.500). E` evidente che nella pratica della fecondazione in vitro non si può non essere coscienti, già alla partenza, che si stanno per sacrificare un grandissimo numero di esseri umani per una procedura palesemente non necessaria: far nascere bambini non è certamente una necessità sanitaria ma solo un desiderio. E i semplici desideri, per quanto umanamente comprensibili, non sono e non devono essere trasformati in diritti. I bambini sono persone, non un nostro diritto.
Esiste una ulteriore considerazione spesso ignorata. L'utilizzo di banche del seme per la fecondazione eterologa comporta che gli spermatozoi di un solo uomo possano fecondare un gran numero di donne (e sono già stati individuati casi di medici che hanno operato esattamente così e col proprio seme). Discorso analogo si può fare per gli ovuli di una donna conservati in vista dell'eterologa. Tutto questo comporta la generazione di un numero imprevedibile di fratellastri e sorellastre che non si conoscono tra loro con gravi e incontrollabili conseguenze psicologiche e genetiche (incesti inconsapevoli).
Nella nostra esperienza di CAV abbiamo potuto notare che almeno una parte delle donne vive tutta questa lunga procedura come una violenza, senza sapere in anticipo tutti i dettagli e le implicazioni etiche di quello che stanno facendo. Oltre al decesso di un gran numero di embrioni va ricordato che queste tecniche hanno dei costi molto elevati (3000-9000 € a ciclo) per il Servizio Sanitario Nazionale che finanzia (senza spese per i cittadini aventi diritto) quasi il 60% dei cicli di II e III livello (tab 3 pag. 69).